Η άρθρωση του ισχίου είναι η μεγαλύτερη άρθρωση στο σώμα μας. Διαθέτει διαμόρφωση μεντεσέ που επιτρέπει την κίνηση σε διαφορετικά επίπεδα. Ταυτόχρονα, η άρθρωση περιβάλλεται από ισχυρούς συνδέσμους και μύες. Οι αρθρώσεις του ισχίου φέρουν το κύριο φορτίο όταν περπατούν, τρέχουν ή μεταφέρουν βαριά φορτία. Η κοξάρθρωση (άλλο όνομα για την αρθροπάθεια της άρθρωσης του ισχίου) είναι αρκετά συχνή σε άτομα, τόσο ηλικιωμένους όσο και νέους. Μόλις ξεκινήσει, μπορεί να παραμείνει αδιάγνωστη για μεγάλο χρονικό διάστημα, επειδή ο ορατός περιορισμός των κινήσεων του ισχίου δεν εμφανίζεται αμέσως.
Συχνά, οι ασθενείς, χωρίς να εξεταστούν από γιατρό ή χωρίς να παρουσιάσουν όλα τα παράπονά τους, αρχίζουν να αντιμετωπίζουν την οσφυοϊερή οστεοχονδρωσία ή την αρθροπάθεια των αρθρώσεων του γόνατος χωρίς ορατό αποτέλεσμα. Εν τω μεταξύ, η ασθένεια που δεν αντιμετωπίζεται εξελίσσεται και οδηγεί σε χωλότητα, συνεχή πόνο, βράχυνση του ποδιού και αδυναμία κάμψης και επέκτασης. Και η θεραπεία σε αυτό το στάδιο είναι δυνατή μόνο χειρουργικά, δηλαδή, η άρθρωση πρέπει να αντικατασταθεί με προσθετική.
Αιτίες της κοξάρθρωσης
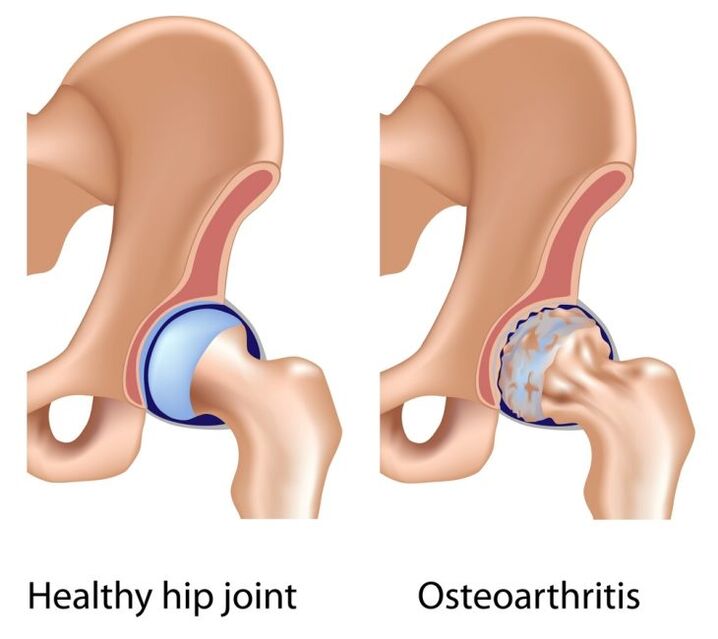
Η πρωτοπαθής αρθροπάθεια της άρθρωσης του ισχίου αναπτύσσεται συχνότερα σε άτομα άνω των 40 ετών. Τα αίτια της δεν έχουν ακόμη μελετηθεί. Ο υαλώδης χόνδρος που καλύπτει τις αρθρικές επιφάνειες και παρέχει ολίσθηση αρχίζει να λεπταίνει και να καταρρέει. Λόγω της αυξημένης τριβής και πίεσης στα οστά, εμφανίζονται οστικά σπιρούνια πάνω τους. Η άρθρωση παραμορφώνεται, οι κινήσεις σε αυτήν είναι περιορισμένες. Στην πρωτοπαθή κόξαρθρο επηρεάζονται συχνά τόσο οι αρθρώσεις του γόνατος όσο και η σπονδυλική στήλη.
Η δευτερογενής αρθροπάθεια αναπτύσσεται στο πλαίσιο διαφόρων ασθενειών:
- Δυσπλασία ισχίου. Αυτός ο όρος αναφέρεται στη συγγενή υπανάπτυξη των συστατικών αυτής της άρθρωσης σε ένα παιδί. Ως αποτέλεσμα, η μηριαία κεφαλή δεν είναι κεντραρισμένη όπως θα έπρεπε στην κοτύλη. Υπάρχουν τρεις τύποι δυσπλασίας: προεξάρθρημα, υπεξάρθρημα και εξάρθρωση του ισχίου. Με ένα συγγενές εξάρθρημα, η μηριαία κεφαλή βρίσκεται έξω από την υποδοχή και, εάν δεν πραγματοποιηθεί η κατάλληλη θεραπεία, αναπτύσσεται στη συνέχεια αρθροπάθεια.
- Άσηπτη νέκρωση. Ο οστικός ιστός της κεφαλής του μηριαίου αρχίζει να διαλύεται λόγω της μειωμένης παροχής αίματος. Ο οστικός ιστός απορροφάται εστιακά, η κεφαλή της άρθρωσης παραμορφώνεται. Η αρθροπάθεια αναπτύσσεται δευτερογενώς.
- Νόσος Legg-Calvé-Perthes. Πρόκειται για οστεοχονδροπάθεια της μηριαίας κεφαλής, που εμφανίζεται σε παιδιά ηλικίας 3 έως 14 ετών, κυρίως σε αγόρια. Εμφανίζεται, κατά κανόνα, ως αποτέλεσμα επιπλοκών μετά από μολυσματικές διεργασίες, καθώς και τραυματισμών, σωματικής υπερφόρτωσης και μεταβολικών ασθενειών. Η χόνδρινη περιοχή του κεφαλιού δεν τροφοδοτείται καλά με αίμα, γεγονός που οδηγεί σε νέκρωση αυτής της περιοχής και παραμόρφωση της άρθρωσης.
- Φλεγμονές, λοιμώξεις. Εάν έχει αναπτυχθεί αρθρίτιδα της άρθρωσης του ισχίου, το αρθρικό υγρό χάνει τις λιπαντικές του ιδιότητες, η επένδυση της άρθρωσης πυκνώνει, ο υαλώδης χόνδρος υπόκειται σε μηχανική καταπόνηση και ταυτόχρονα εμφανίζονται μεταβολικές διαταραχές στην άρθρωση.
- Τραυματισμοί: μώλωπες, κατάγματα μηριαίου οστού, κοτύλης, εξαρθρήματα ισχίου, χρόνιο τραύμα, δηλαδή μικροτραύματα που λαμβάνονται συστηματικά.
- Υπερφόρτωση της άρθρωσης του ισχίου που σχετίζεται με αθλητικές και επαγγελματικές δραστηριότητες. Για παράδειγμα, το μεγάλο περπάτημα χωρίς ανάπαυση, οι κραδασμοί, το συνεχές άλμα και η μεταφορά βαρέων φορτίων είναι ανεπιθύμητα για την άρθρωση. Ο μυϊκός κορσέ ενός παιδιού ή εφήβου δεν μπορεί πάντα να αντισταθμίσει τέτοια φορτία.
- Αυξημένο σωματικό βάρος, ιδιαίτερα σε νεαρή ηλικία, όταν ο χόνδρος δεν είναι ακόμη σε θέση να αντέξει μεγάλα αξονικά φορτία. Επιπλέον, τέτοιοι ασθενείς έχουν συνήθως μεταβολικά προβλήματα.
- Η ίδια η κοξάρθρωση δεν είναι κληρονομική, αλλά γενετικά συγγενείς μπορεί να έχουν μια ορισμένη δομή χόνδρινου ιστού, μεταβολικές διαταραχές που οδηγούν στην ανάπτυξη αρθροπάθειας. Επομένως, αξίζει να εξεταστεί εάν οι γονείς ή οι πιο μακρινοί συγγενείς έχουν ασθένειες των αρθρώσεων.
- Οστεοπόρωση. Η ευάλωτη περιοχή για αυτή την ασθένεια είναι ο αυχένας του μηριαίου. Η δομή του γίνεται πιο σπάνια, είναι πιθανά παθολογικά κατάγματα. Όλα αυτά δευτερογενώς οδηγούν σε αρθρώσεις.
- Σακχαρώδης διαβήτης. Σε αυτή την περίπτωση, η αρθροπάθεια αναπτύσσεται λόγω αγγειακών διαταραχών.
- Πολυνευροπάθεια με μειωμένη αίσθηση στα πόδια.
- Ασθένειες άλλων τμημάτων του μυοσκελετικού συστήματος. Αυτά περιλαμβάνουν: σκολίωση, αρθρώσεις και τραυματισμούς στο γόνατο, πλατυποδία. Η κατανομή του φορτίου στις αρθρώσεις του ισχίου αλλάζει, οι ιδιότητες απορρόφησης κραδασμών μειώνονται και ως αποτέλεσμα υποφέρει η επικάλυψη του χόνδρου.
Συμπτώματα της κοξάρθρωσης
Για την πρόληψη της νόσου και την έγκαιρη διάγνωσή της, είναι σημαντικό να γνωρίζουμε τα σημάδια της αρχόμενης αρθροπάθειας της άρθρωσης του ισχίου (στάδιο 1 της κόξαρθρωσης):
- Πόνος που εμφανίζεται περιοδικά μετά από σωματική δραστηριότητα. Συγκεκριμένες αισθήσεις πόνου μπορεί να εντοπιστούν στη βουβωνική χώρα, στο πλάι, στο ισχίο ή στο γόνατο. Μετά την ανάπαυση φεύγουν, οπότε δεν τους δίνεται καμία σημασία. Εν τω μεταξύ, αυτό είναι ένα ανησυχητικό σημάδι.
- Ελαφρύς περιορισμός της περιστροφής του ισχίου (μέσα και έξω). Αυτό μπορεί να ελεγχθεί εύκολα όταν ξαπλώνετε ανάσκελα, περιστρέφοντας ολόκληρο το πόδι δεξιόστροφα και αριστερόστροφα.
- Μια ακτινογραφία μπορεί να αποκαλύψει μια ελαφρά ανομοιόμορφη στένωση του χώρου της άρθρωσης.
Με την αρθροπάθεια του 2ου σταδίου, τα σημάδια είναι πιο έντονα:
- Ο πόνος εμφανίζεται στην προβολή της άρθρωσης, πιο συχνά στη βουβωνική πτυχή, και σημειώνεται επίσης σε ηρεμία.
- Οι περιορισμοί εμφανίζονται όχι μόνο κατά τη στροφή του ποδιού, αλλά και κατά την απαγωγή του ισχίου στο πλάι. Οι κινήσεις στην άρθρωση είναι κάπως επώδυνες, ειδικά σε ακραίες θέσεις (με μέγιστη απαγωγή του ισχίου, κάμψη του ποδιού προς το στομάχι).
- Σε μια ακτινογραφία, μπορείτε να δείτε μια μέτρια στένωση του χώρου της άρθρωσης και μεμονωμένες οστικές αναπτύξεις στα άκρα της κοτύλης. Κύστες μπορεί επίσης να σχηματιστούν στην οστική δομή της κεφαλής του μηριαίου.
Η αρθροπάθεια της άρθρωσης του ισχίου του 3ου σταδίου διαγιγνώσκεται εύκολα, τα συμπτώματά της είναι σοβαρά:
- Πόνος στην άρθρωση κατά την άσκηση, τη νύχτα.
- Χωλότητα, οι ασθενείς χρησιμοποιούν συχνά μπαστούνι.
- Σημαντικός περιορισμός των κινήσεων στην άρθρωση, με αποτέλεσμα να δυσκολεύεται κάποιος να φορέσει κάλτσες ή να φορέσει παπούτσια.
- Το πόδι γίνεται πιο λεπτό λόγω υποτροφίας των μυών του μηρού και της κνήμης. Οι μύες της γλουτιαίας περιοχής εξασθενούν επίσης.
- Είναι δυνατή η βράχυνση του ποδιού λόγω της ατελούς επέκτασης και της παραμόρφωσης της κεφαλής του μηριαίου. Ως αποτέλεσμα, σχηματίζεται σκολίωση της οσφυϊκής περιοχής (πλάγια καμπυλότητα) και εμφανίζεται πόνος στην οσφυοϊερή περιοχή.
- Σημάδια του 3ου σταδίου, που αποκαλύπτονται με ακτινογραφίες, είναι η έντονη στένωση του αρθρικού χώρου μέχρι την πλήρη απουσία του, οι οστικές αυξήσεις, η παραμόρφωση της κεφαλής και του λαιμού της άρθρωσης του ισχίου.
Διαγνωστικά
Στη διάγνωση, έχει μεγάλη σημασία η αποσαφήνιση των υποκειμενικών παραπόνων, η συλλογή αναμνήσεων, η αξιολόγηση των συμπτωμάτων, καθώς και η διευκρίνιση του σταδίου - ακτινογραφία, αξονική και μαγνητική τομογραφία. Η υπολογιστική τομογραφία σάς επιτρέπει να μελετήσετε λεπτομερώς τη δομή των οστών της άρθρωσης του ισχίου και η μέθοδος μαγνητικού συντονισμού απεικονίζει τους μαλακούς ιστούς, την κατάσταση της άρθρωσης και την παρουσία αρθρίτιδας.
Θεραπεία
Η θεραπεία για την κοξάρθρωση εξαρτάται από το στάδιο της διαδικασίας και, στις περισσότερες περιπτώσεις, περιλαμβάνει μια ολόκληρη σειρά διαδικασιών. Φυσικά, όσο νωρίτερα ξεκινήσει η θεραπεία, τόσο μεγαλύτερη είναι η αποτελεσματικότητά της.
- Συντηρητική θεραπεία
- Φαρμακοθεραπεία. Για την ανακούφιση του πόνου, χρησιμοποιούνται μη στεροειδή αντιφλεγμονώδη φάρμακα σε δισκία, υπόθετα ή ενδομυϊκές ενέσεις. Οι δοσολογικές μορφές όπως αλοιφές, τζελ, κρέμες δεν είναι αρκετά αποτελεσματικές λόγω του περιβάλλοντος της άρθρωσης του ισχίου από μεγάλους μύες και υποδόριο ιστό. Δεν συνιστώνται μακρές σειρές μη στεροειδών αντιφλεγμονωδών φαρμάκων λόγω παρενεργειών στο καρδιαγγειακό σύστημα και στο γαστρεντερικό σύστημα. Για να τους βοηθήσει, ο γιατρός μπορεί να συνταγογραφήσει φάρμακα που ανακουφίζουν από τον μυϊκό σπασμό - ένα μυοχαλαρωτικό. Σε περιπτώσεις σοβαρής φλεγμονής, μπορεί να απαιτηθούν ενδαρθρικά γλυκοκορτικοειδή. Τα χονδροπροστατευτικά είναι μια από τις κύριες ομάδες φαρμάκων για τη θεραπεία της κοξάρθρωσης. Χορηγούνται τόσο ενδομυϊκά όσο και ενδοαρθρικά. σε πιο ήπιες περιπτώσεις, μπορούν να ληφθούν δισκία. Αυτά τα φάρμακα στοχεύουν στη βελτίωση των διαδικασιών αποκατάστασης στον ιστό του χόνδρου και στην επιβράδυνση του εκφυλισμού του. Ο γιατρός μπορεί επίσης να συνταγογραφήσει αγγειακά φάρμακα για τη βελτίωση της τοπικής κυκλοφορίας του αίματος.
- Φυσιοθεραπεία. Οι διαδικασίες της βελτιώνουν τη ροή του αίματος στην περιοχή της άρθρωσης και χαλαρώνουν τους μύες. Αυτά είναι UHF, μαγνητική θεραπεία, θεραπεία με λέιζερ, διαδυναμικά ρεύματα, ηλεκτροφόρηση. Σκοπός - σύμφωνα με μεμονωμένες ενδείξεις.
- Θεραπευτικό μασάζ. Μια απαραίτητη μέθοδος θεραπείας για την κοξάρθρωση: ανακουφίζει από μυϊκούς σπασμούς, έχει ευεργετική επίδραση στην κυκλοφορία του αίματος και όταν γίνεται συστηματικά, ενισχύει τους μυς.
- Θεραπευτική γυμναστική. Βελτιώνει τη ροή του αίματος και ενισχύει τον μυϊκό κορσέ της άρθρωσης. Ασκήσεις που συνιστώνται για την κοξάρθρωση (που εκτελούνται σε στερεό στήριγμα):
- «ποδήλατο» σε ύπτια θέση.
- Ξαπλώστε ανάσκελα, πιάστε το γόνατό σας με το χέρι σας και τραβήξτε το προς το στομάχι σας και κάντε το ίδιο με το άλλο πόδι.
- ενώ ξαπλώνετε ανάσκελα, λυγίστε τα γόνατά σας, πιέστε τα πέλματά σας στο πάτωμα και σηκώστε τη λεκάνη σας, κρατήστε σε αυτή τη θέση.
- ξαπλωμένος ανάσκελα, μετακινήστε τον μηρό σας όσο το δυνατόν περισσότερο στο πλάι.
- Καθισμένος σε μια καρέκλα, πιέστε την μπάλα ανάμεσα στους μηρούς σας.
- ξαπλωμένος ανάσκελα, γυρίστε τα πόδια σας μέσα και έξω.
- στέκεστε με το δεξί σας πόδι σε μια ελαφρά ανύψωση και κρατώντας το στήριγμα με τα χέρια σας, κουνήστε το αριστερό σας πόδι μπρος-πίσω και αριστερά και δεξιά και μετά κάντε το ίδιο, αλλάζοντας το πόδι σας.
- Χειρουργική θεραπεία. Η ενδοπροσθετική, δηλαδή η αντικατάσταση μιας άρθρωσης με τεχνητή, γίνεται στο 3ο στάδιο της κόξαρθρωσης με την παρουσία βράχυνσης του άκρου, συνεχούς πόνου και έντονης σύσπασης. Η ενδοπροσθετική μπορεί να είναι τσιμεντοειδούς (παρουσία οστεοπόρωσης) ή χωρίς τσιμέντο. Η ίδια η πρόθεση μπορεί να είναι μονοπολική (αντικατάσταση μόνο της κεφαλής) και ολική (αντικατάσταση και των δύο εξαρτημάτων). Ήδη την επόμενη μέρα μετά την επέμβαση, ορισμένα στοιχεία θεραπείας άσκησης εκτελούνται ενώ βρίσκεται στο κρεβάτι, ο ασθενής μπορεί να σηκωθεί, αλλά προς το παρόν χωρίς να υποστηρίζει το πόδι του και λίγες μέρες αργότερα - με πατερίτσες. Μετά από 2-3 μήνες, δεν θα χρειαστούν πλέον πατερίτσες και θα επιτρέπεται η μεταφορά πλήρους βάρους στο πόδι. Οι ασθενείς που έχουν υποβληθεί σε ενδοπροσθετική συνιστάται να υποβληθούν σε αποκατάσταση που αποτελείται από φυσικοθεραπεία, μασάζ και φυσικοθεραπεία. Στις περισσότερες περιπτώσεις, η λειτουργία των άκρων αποκαθίσταται. Η διάρκεια ζωής της πρόθεσης είναι από 10 έως 20 χρόνια, στη συνέχεια αντικαθίσταται με νέα.
Πρόληψη της κοξάρθρωσης
Τα μέτρα πρόληψης είναι πολύ σημαντικά, ειδικά εάν έχετε ιστορικό δυσπλασίας ισχίου, κατάγματα, έντονους μώλωπες ή πυώδεις διεργασίες σε αυτή την περιοχή.
- Αποφυγή άρσης βαρών και άλματος (ειδικά από ύψος). Προσπαθήστε να μην είστε στα πόδια σας για μεγάλα χρονικά διαστήματα.
- Έλεγχος σωματικού βάρους (μειώστε την κατανάλωση προϊόντων αλευριού, επιτραπέζιου αλατιού, γλυκού, δυνατού τσαγιού και καφέ στη διατροφή). Το υπερβολικό βάρος αυξάνει τον κίνδυνο αρθροπάθειας του ισχίου.
- Δοσολογικές σωματικές ασκήσεις που στοχεύουν στην ενδυνάμωση των μυών των μηρών και των γλουτών (ποδηλασία ή ποδήλατο γυμναστικής, κολύμπι, θεραπευτικές ασκήσεις).
- Εάν υπάρχουν ασθένειες που σχετίζονται με το μεταβολισμό (σακχαρώδης διαβήτης, αθηροσκλήρωση), πρέπει να αποζημιωθούν.
Η συμμόρφωση με τα προληπτικά μέτρα, η έγκαιρη ανίχνευση της κοξάρθρωσης και η επαρκής αντιμετώπισή της είναι το κλειδί για τη θετική πρόγνωση αυτής της νόσου.
Με ποιον γιατρό πρέπει να απευθυνθώ;
Εάν αισθανθείτε πόνο στο πόδι ή στην άρθρωση του ισχίου, θα πρέπει να συμβουλευτείτε έναν γιατρό. Θα συνταγογραφήσει πρωτογενή διαγνωστικά μέτρα, ειδικότερα, ακτινογραφίες της άρθρωσης του ισχίου. Αφού διαπιστωθεί το στάδιο της νόσου, ο ασθενής θα παραπεμφθεί σε ρευματολόγο ή ορθοπεδικό. Ένας διατροφολόγος και ένας ενδοκρινολόγος μπορεί να προσφέρει πρόσθετη βοήθεια για την απώλεια βάρους και την επιβράδυνση της εξέλιξης της νόσου. Θα ήταν χρήσιμο για τις γυναίκες να συμβουλευτούν έναν γυναικολόγο για να συνταγογραφήσει θεραπεία ορμονικής υποκατάστασης για την πρόληψη της οστεοπόρωσης.
























